- HOME
- 日帰り白内障手術
当院の白内障手術へのこだわり
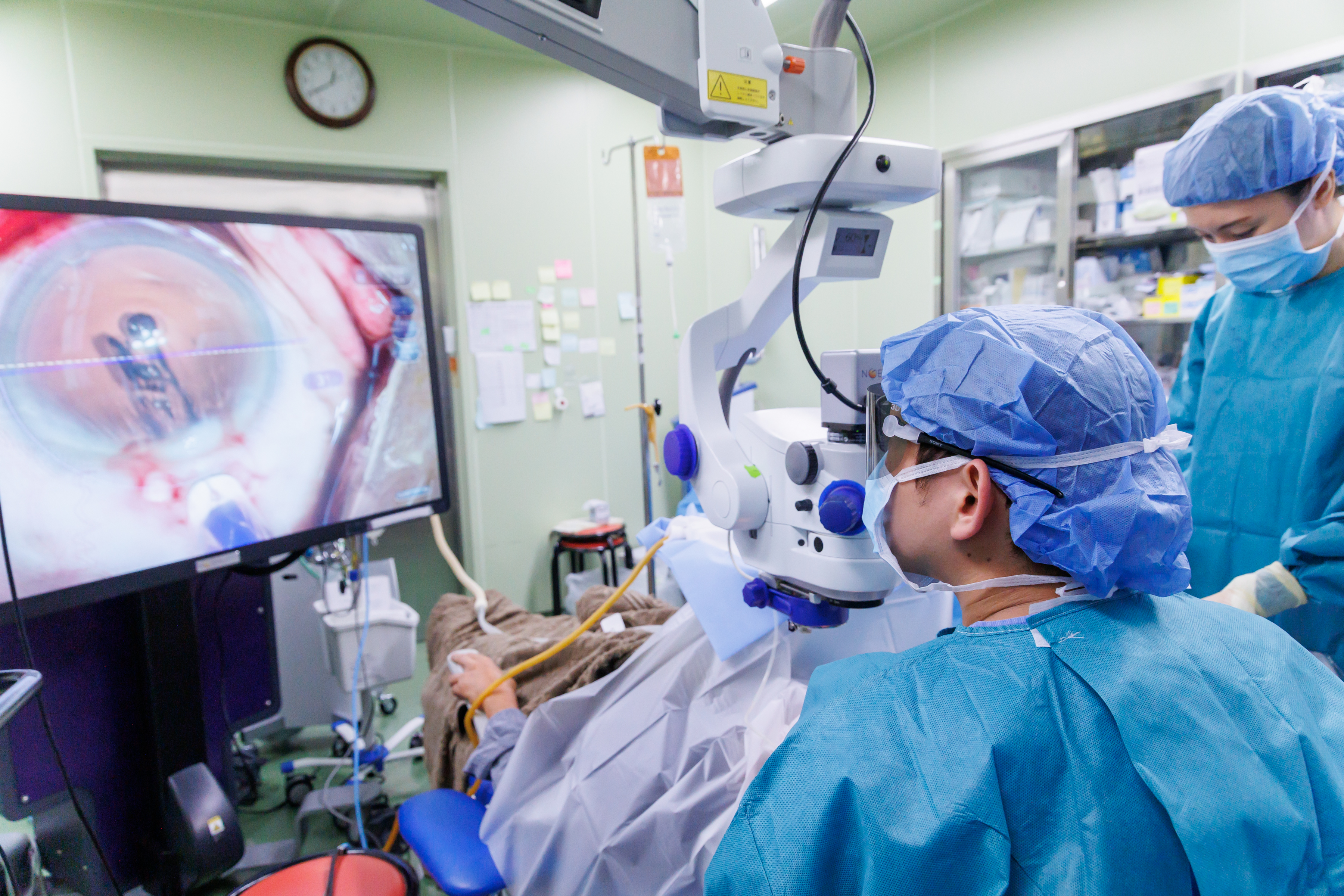
当院では、年間およそ700件の白内障手術を行っています。白内障手術だけでなく、硝子体手術や、水晶体が外れる「水晶体脱臼」に対する胸膜内固定術、緑内障を併発している場合には低侵襲緑内障手術を併用するなど、幅広い症例に対応しています。
手術の目的は視力の改善だけではありません。患者さん一人ひとりが日常生活でより快適に過ごせるよう、見え方の質(クオリティー・オブ・ビジョン)にも配慮しています。
クオリティー・オブ・ビジョンとは、眼鏡に頼らずに過ごせる時間を増やし、生活の中での見やすさを向上させることを目指す考え方です。術前の検査やレンズ選び、乱視や老眼への対応など、複数の要素を組み合わせて、一人ひとりに合った見え方を提供できるよう努めています。
クオリティー・オブ・ビジョンを高める3つの方針
当院では、白内障手術において見え方の質(クオリティー・オブ・ビジョン)を考慮した治療計画を立てています。術後の生活で、眼鏡に頼らずに過ごせる時間を増やすことを目指し、術前から術後まで一貫した取り組みを行っています。
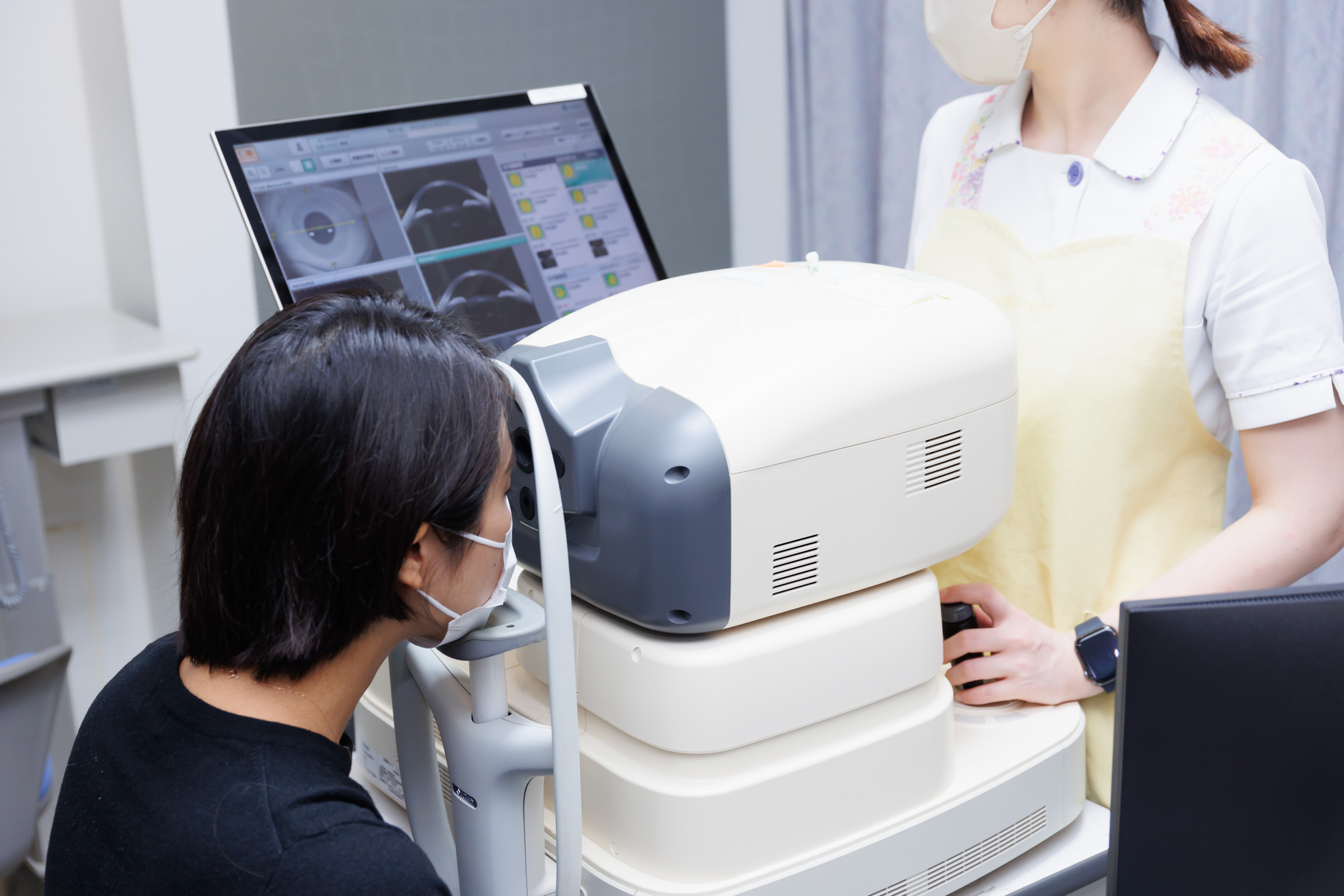
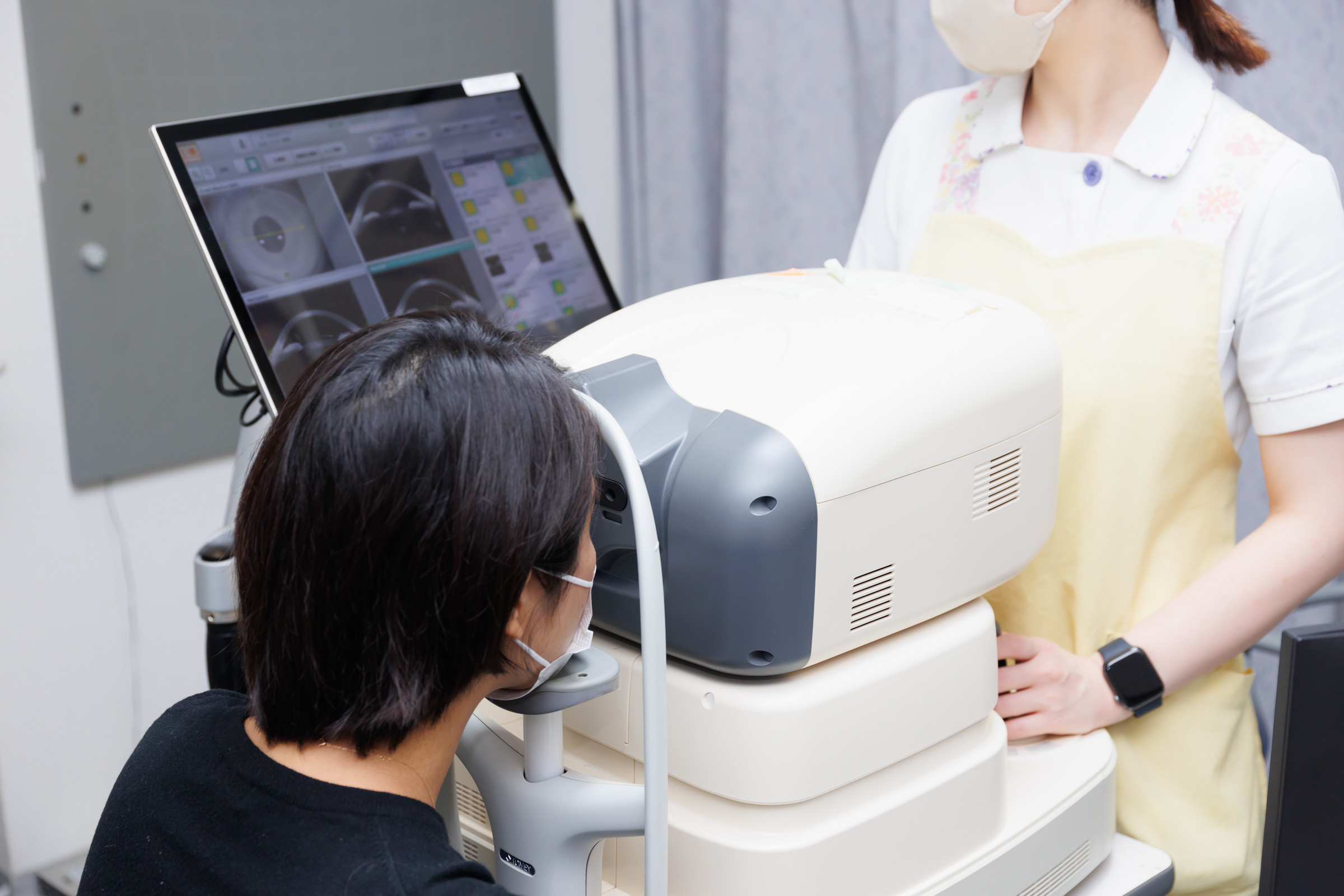
眼内レンズの度数を決めるためには、眼の奥行き(眼軸長)を正確に測定することが重要です。
当院では3種類のレーザー眼軸長測定装置を用い、機種ごとの測定誤差を確認しながらデータを取得しています。さらに、全屈折率ではなく区分屈折率を用いた測定を行い、より正確な眼軸長の算出に努めています。
角膜の乱視は、前面だけでなく裏側(後面)にも存在します。
当院では角膜前後面の形状を測定できる「カシア」を使用し、トータルの乱視量を実測値として算出しています。手術中は、術前と術中の眼の位置ずれを補正するサージカルガイダンスを用いて、レンズや切開位置のずれを抑えます。

希望や適応に応じて、多焦点眼内レンズやプレミアムレンズを使用し、老眼による見づらさへの対応を行っています。
これにより、日常生活の中で遠くも近くも見やすくなるよう配慮しています。
手術環境・機器のご紹介
当院では、白内障手術の精度と安全性を高めるために、複数の手術支援機器を組み合わせて使用しています。機器はそれぞれ異なる役割を持ち、術前の計画から術中の操作までをサポートします。
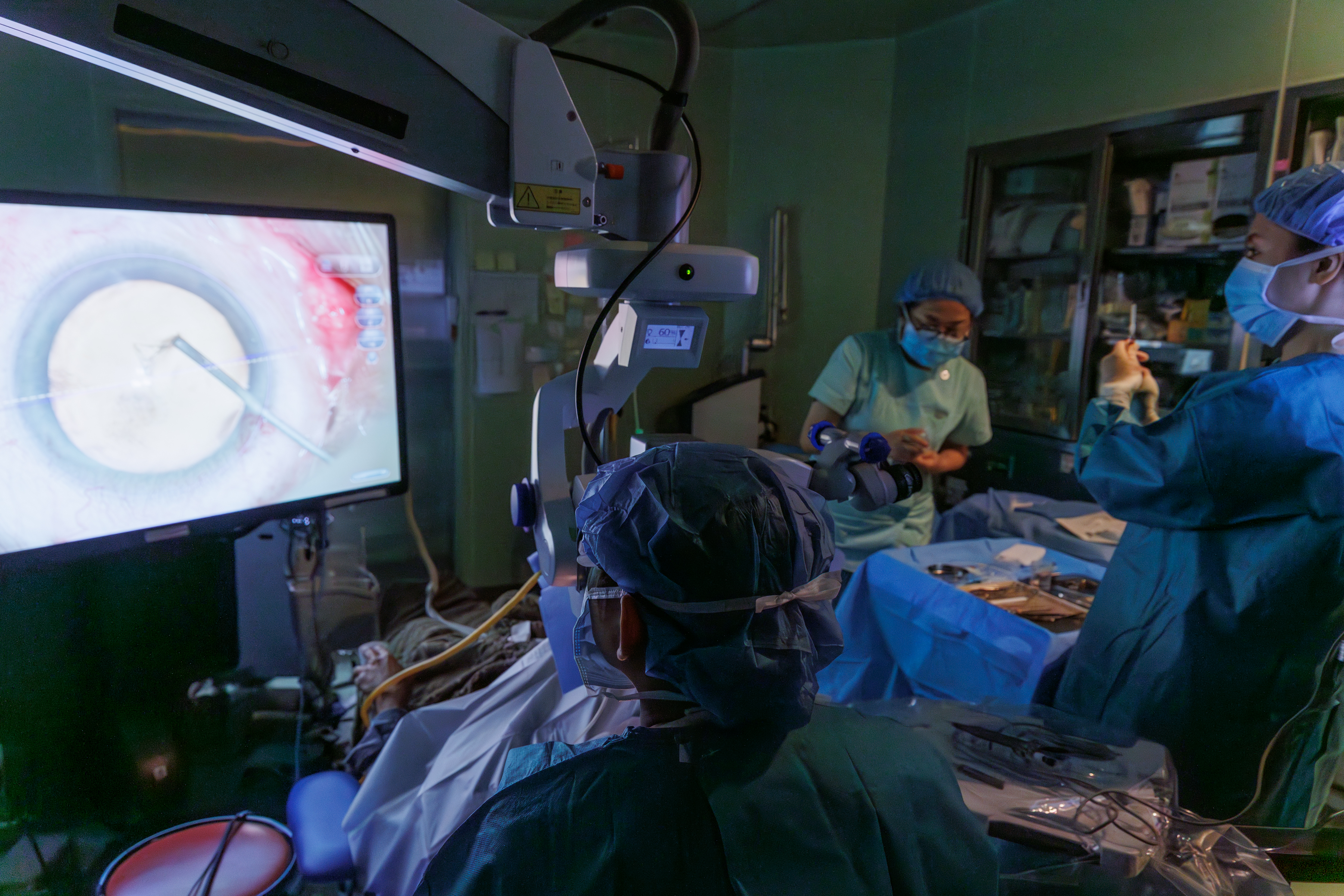
NGENUITY 3D ビジュアルシステム
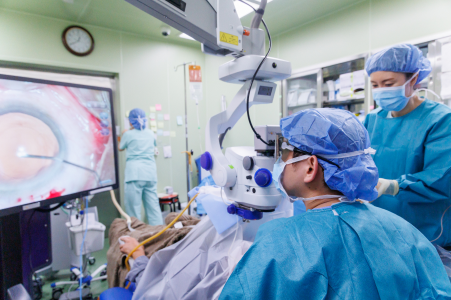
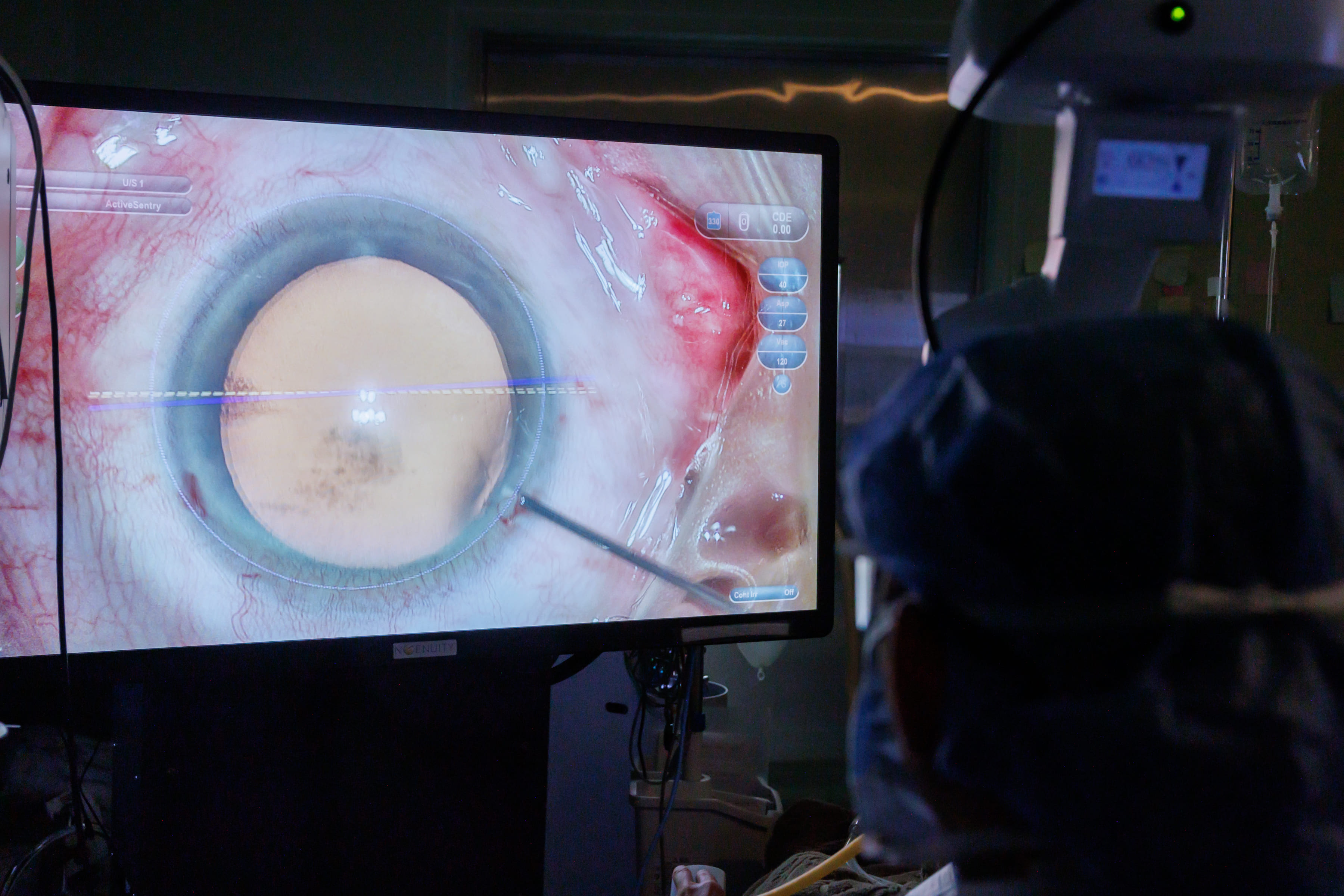
当院では、白内障や硝子体手術に「NGENUITY 3D ビジュアルシステム」を導入しています。4K高解像度の3Dデジタル映像を50インチモニターに映し出し、術者は専用の3Dメガネを用いて立体的に術野を観察できます。顕微鏡を直接覗かずに作業できるため、姿勢を保ちながら安定した操作が行いやすくなります。
立体視は従来より高精細で、眼内の組織や血管の位置関係をより明瞭に把握できます。これにより切開や眼内レンズ挿入など、精度が求められる場面で判断がしやすくなります。モニター映像はスタッフとも共有でき、手術の進行をチーム全体で確認できます。
また、デジタル画像で輝度を上げ、モニターに投影できるため、眼への光刺激を抑えながら、術者とスタッフが協力して進められる環境を整えています。
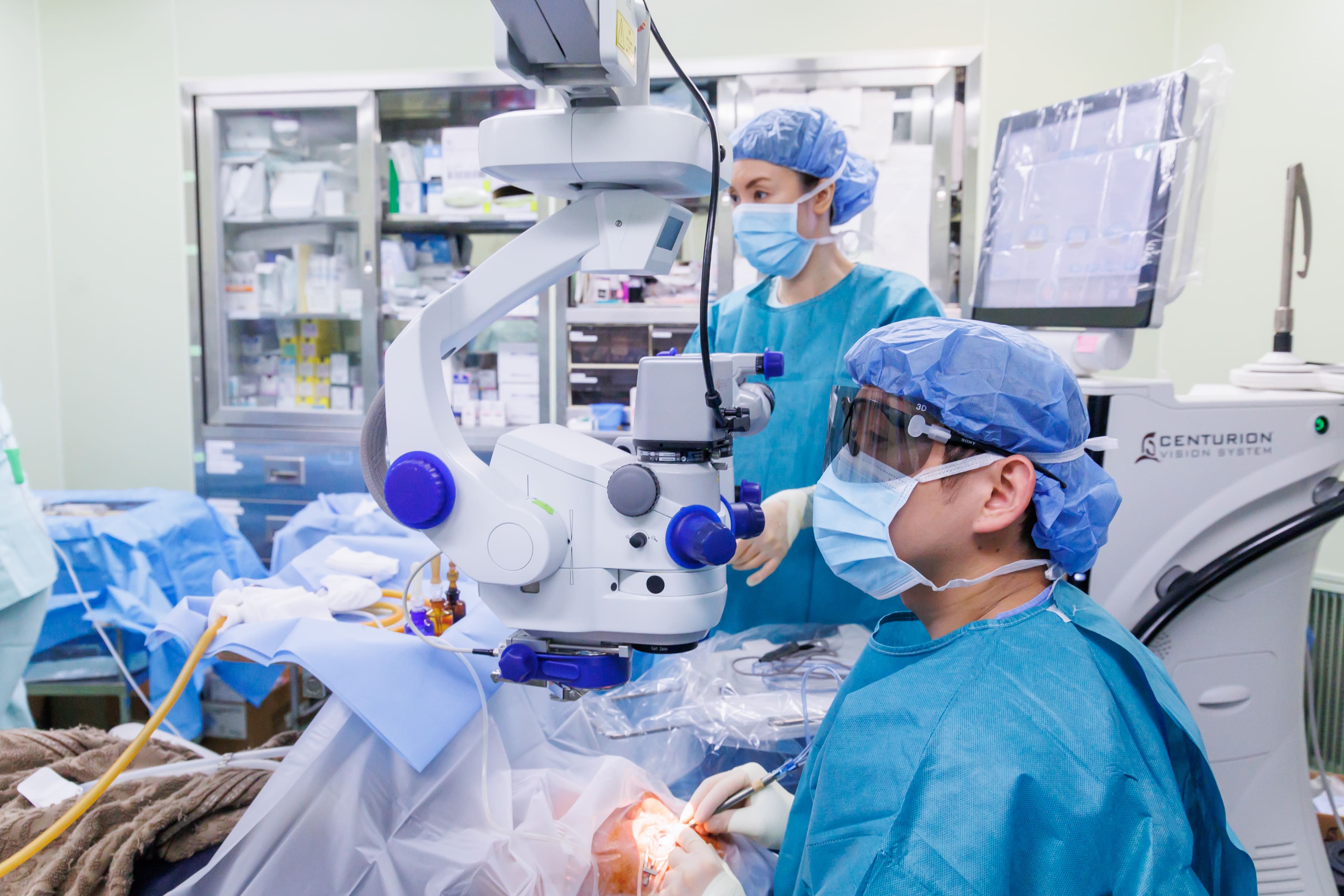
硝子体白内障手術装置 UNITY®︎ VCS
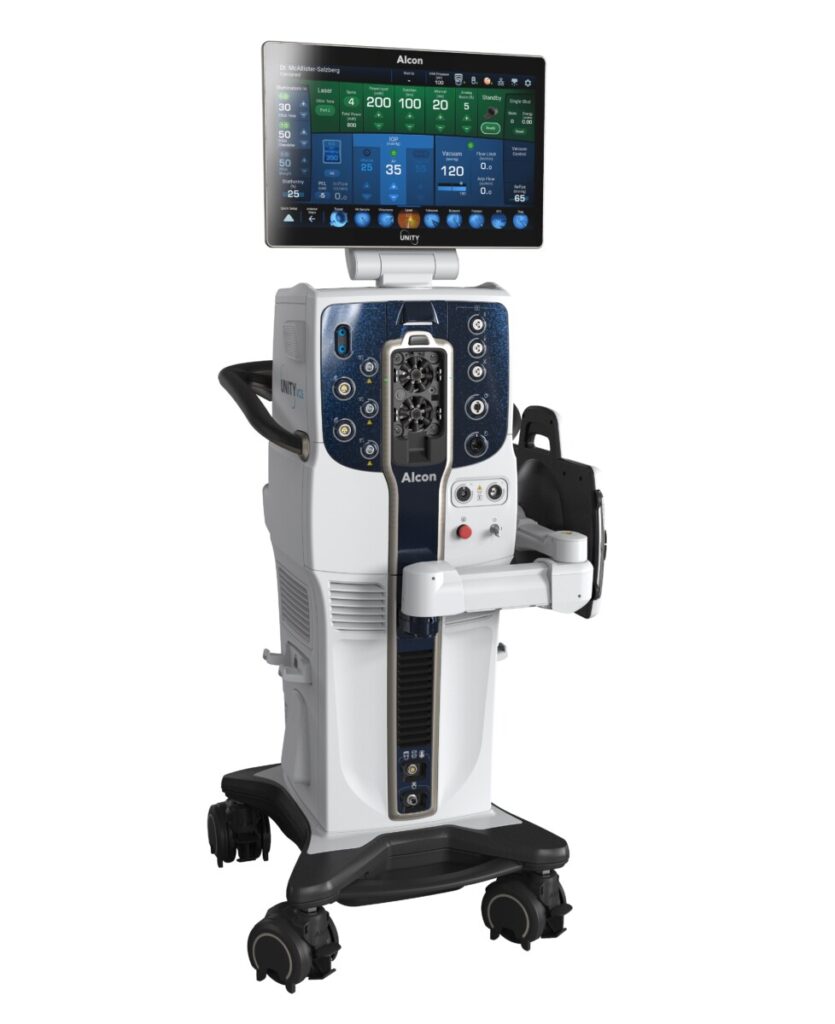
手術中の眼内圧や灌流バランスを保ちながら操作できるため、眼内環境の安定を図りながら手術を進められる特徴があります。
また、超音波による水晶体の破砕効率に配慮した設計で、状態に応じて水晶体嚢に触れにくい形状のチップを選択できます。
患者さん一人ひとりの目の状態に合わせ、適切な方法を選択して手術を行っています。
手術室環境
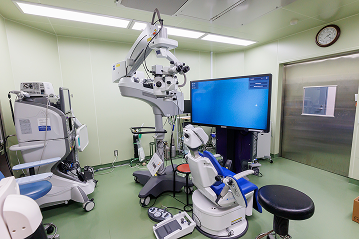
当院の手術室は、清浄度 ISOクラス7の環境を備えています。
これは、1立方フィートあたり0.5ミクロン以上の浮遊微粒子が10,000個以下という基準で、大学病院などでも用いられる水準です。空調により温度や湿度を管理し、清潔な環境を維持しています。
手術室の隣には専用の待合スペースがあり、ご家族はプライバシーに配慮された環境でモニター越しに手術の様子をご覧いただけます。術後は、落ち着いた環境でお過ごしいただける休憩スペースを設けています。
院内はバリアフリー設計で、地下1階に検査室、1階に受付・診療室、2階に手術室を配置。エレベーターを備え、車椅子の方も移動しやすい構造としています。
白内障手術の流れ
白内障手術は、目をおよそ2mm程度切開し、細い器具を挿入して行います。超音波で濁った水晶体を細かく砕き、吸引して取り除いたあと、人工のレンズ(眼内レンズ)を後囊に移植します。眼内レンズは一度挿入すると、通常は取り替える必要はありません。
麻酔は点眼で行い、手術時間は眼の状態によって異なりますが、目安として10分程度です。多くの場合、入院は不要で日帰り手術が可能です。手術後は経過を確認するため、翌日以降に通院していただきます。
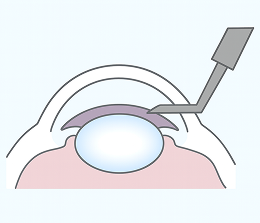
角膜に小さな切開を入れる
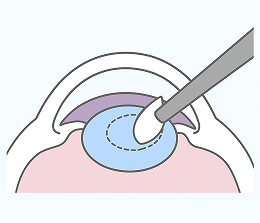
水晶体の袋の膜を切開する
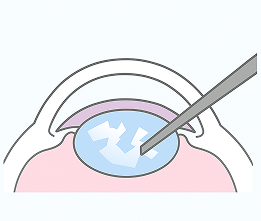
濁った水晶体を取り除く
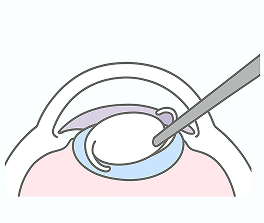
眼内レンズを入れる
手術後の注意点

入浴や洗顔は、
1週間くらい避ける。

目を押したり、
こすったりしない。

転ばない、
ぶつけない。
眼内レンズの選択肢
白内障手術では、濁った水晶体を取り除いたあとに、人工の水晶体である眼内レンズを挿入します。眼内レンズには複数の種類があり、ピントの合う距離や乱視矯正の有無などが異なります。レンズの選択は、術前検査の結果や日常生活での見え方の希望を踏まえて決定します。
レンズによって変わる見え方の違い

単焦点眼内レンズの
見え方
多焦点眼内レンズの
見え方
白内障手術で使用する眼内レンズには「単焦点」と「多焦点」があります。
単焦点眼内レンズ(左画像)
遠くか近くのいずれか一つの距離に焦点を合わせるレンズです。たとえば遠くにピントを合わせると、遠方はくっきり見えますが、手元はぼやけるため眼鏡が必要になります。
多焦点眼内レンズ(右画像)
遠方から中間、近方まで複数の距離にピントが合うよう設計されています。見える範囲が広がるため、眼鏡に頼らずに生活できる場面が増える可能性があります。ただし、夜間に光がにじんで見える(ハロー)やまぶしさを感じる(グレア)などの特徴が出ることもあります。
単焦点眼内レンズ(乱視補正を含む)
目の見え方には人それぞれ個性があり、近年は「乱視」に関するご相談が増えています。とくに白内障手術の際の眼内レンズ選びでよく話題になります。
乱視矯正の機能を持つ眼内レンズは「トーリック眼内レンズ」と呼ばれ、単焦点タイプと多焦点タイプがあります。当院では、手術前に精密な検査を行い、乱視が強いと判断された場合には単焦点トーリック眼内レンズを選択肢としてご提案しています。
通常の白内障手術と大きな違いはありませんが、乱視の軸に合わせてレンズを調整するため、より丁寧な手技が求められます。
角膜の乱視は表面だけでなく裏側にも存在するため、当院では角膜前後面の形状を測定できる検査機器(CASIA)を用いて、総合的な乱視量を算出しています。さらに手術中は、術前と術中の眼の位置ずれを補正するサージカルガイダンスを活用し、レンズや切開位置の誤差をできるだけ抑えています。
こうした取り組みにより、適応のある方には乱視矯正の効果をより引き出せるよう努めています。
レンズの種類
YP2.2
(Kowa)

CNA0T0
(Alcon)

乱視矯正の単焦点眼内レンズのよくある質問
角膜の状態や乱視の程度によって適応が異なります。検査結果をもとに、医師が判断します。
多焦点の乱視矯正眼内レンズは自費診療となるため費用が高くなりますが、単焦点のトーリック眼内レンズは健康保険が適用されます。そのため、乱視矯正だからといって特別に費用が高くなることはなく、通常の単焦点眼内レンズと同じ区分になります(自己負担割合は患者さんごとに異なります)。
多焦点の乱視矯正眼内レンズは自費診療となるため費用が高くなりますが、単焦点のトーリック眼内レンズは健康保険が適用されます。そのため、乱視矯正だからといって特別に費用が高くなることはなく、通常の単焦点眼内レンズと同じ区分になります(自己負担割合は患者さんごとに異なります)。
プレミアム単焦点レンズ
白内障手術で用いられる眼内レンズには、標準的な単焦点眼内レンズに加えて、特別な機能を備えた「プレミアム単焦点眼内レンズ」があります。
単焦点でありながら焦点の幅を少し広げるように設計されており、遠方だけでなく、パソコン作業や買い物の表示を見るなど、中間距離の見やすさにも配慮されているのが特徴です。
いずれも保険診療の範囲内で扱えるレンズであり、費用面で大きな差がない点も安心いただけるポイントです。当院では、手術前に精密な検査を行い、患者さんの生活スタイルやご希望に合わせて適切なレンズを提案しています。
レンズの種類
アイハンス
(Alcon)

レンティス
コンフォート
(Oculentis)

NSP-3
(NIDEK)

プレミアム単焦点レンズのよくある質問
従来の単焦点レンズより広い範囲にピントが合うため、日常生活での利便性が向上する可能性があります。
プレミアム単焦点は単焦点と同じ保険診療の枠組みですが、焦点の幅を少し広げる設計になっており、遠方だけでなく中間距離も見やすくなる工夫があります。
パソコンや読書など、中間距離をよく使う方、自然な見え方を重視する方に向いています。
多焦点眼内レンズ
白内障手術で一般的に用いられてきた単焦点眼内レンズは、一つの距離にしか焦点が合わないため、遠方か近方のいずれかを選ぶ必要がありました。遠くに合わせると読書時に眼鏡が必要になり、近くに合わせると遠方で眼鏡を使うことになります。 これに対して多焦点眼内レンズは、遠く・中間・近くなど複数の距離に焦点を持つよう設計されており、術後に眼鏡を使わずに生活できる場面が増える可能性があります。
ただし、すべての方に適しているわけではなく、術前の詳細な検査と相談が必要です。また、夜間に光がにじんで見える「ハロー」や強い光をまぶしく感じる「グレア」などが生じることがあります。生活スタイルを踏まえ、医師と相談のうえで最適なレンズを選ぶことが大切です。
回折型多焦点眼内レンズ
回折型多焦点眼内レンズは、光の回折現象を利用して遠方・近方、あるいは遠方・中間・近方と複数の距離に焦点を合わせられる仕組みを持っています。瞳孔の大きさに左右されず、幅広い距離で視力が得やすいのが特徴です。
近年は3焦点タイプや焦点深度拡張型(EDOF)との組み合わせも登場し、日常生活の利便性が向上しています。一方で、光を分散させるためコントラスト感度が低下したり、夜間に光がにじんで見える(ハロー・グレア)といった症状が出ることもあります。
パンオプティクス
(Alcon)

シナジー
(Johnson & Johnson)

ファインビジョン
(PhysIOL)

テクニス オデッセイ
(Johnson & Johnson)

クラレオン ビビティ
(Alcon)

アクリバトリノバプロ
(VSY Biotechnology)

焦点深度拡張型(EDOF)眼内レンズ
焦点深度拡張型(EDOF)眼内レンズは、遠方から中間距離までを連続的に見やすくする設計で、自然な見え方が特徴です。
従来の多焦点レンズのように光を複数に分散しないため、コントラスト感度の低下や夜間の光のにじみ(ハロー・グレア)が少なく、質の高い視界が得られます。代表的な「テクニス ピュアシー」は非回折型の構造を採用し、滑らかなピント移動と快適な夜間視を実現しています。
さらに従来のEDOFに比べて、「テクニス ピュアシー」は手元を見ても遠方の見え方が損なわれにくく、より自然で快適な見え方が期待できる次世代のEDOFレンズです。
テクニス ピュアシー
(Johnson & Johnson)

多焦点眼内レンズのよくある質問
夜間に光がにじんで見える「ハロー・グレア」が代表的ですが、最近のレンズ設計で軽減されつつあります。それでも個人差があり、細かい作業では単焦点より見づらいこともあります。また保険適用外で費用負担が大きいため、生活スタイルに合わせて最適なレンズを一緒に検討していきます。
眼内レンズ自体は体の中で劣化せず、基本的には一生もちます。入れ替えが必要になることはほとんどありません。ただし、手術後に水晶体を包む袋(後嚢)が濁る「後発白内障」が起こる場合があり、その際はレーザー治療で改善できます。
はい。目の病気(緑内障・黄斑変性・糖尿病網膜症など)がある場合や、角膜や網膜に異常がある場合は、多焦点眼内レンズの効果が十分に得られないことがあります。また、夜間運転を頻繁にされる方や、細かい作業を長時間行う方には注意が必要です。
そのため、手術前にしっかりと検査を行い、生活スタイルも含めて医師が適応を判断します。
レンズ比較表
※左右にスクロールしてご覧ください
| 保険診療 | |||||
|---|---|---|---|---|---|
| 眼内レンズ | YP2.2 | CNA0T0 | アイハンス | レンティス コンフォート |
NSP-3 |
| レンズ外観 |  |
 |
 |
 |
 |
| メーカー | Kowa | Alcon | Alcon | Oculentis | NIDEK |
| レンズの 種類 |
単焦点 | 単焦点 | プレミアム 単焦点 |
プレミアム 単焦点 |
プレミアム 単焦点 |
| 裸眼で 見やすい 距離 |
〔遠く〕 または 〔手元〕 のいずれか一方 |
〔遠く〕 | 〔遠く〕 から 〔中間〕 (約70cm) まで |
〔遠く〕 〔中間〕 (約60cm) の2カ所 |
〔遠く〕 から 〔中間〕 (約70cm) まで |
| 乱視矯正 | なし | あり | あり | あり | あり |
| 眼鏡の 必要性 |
必須 | 場合による | 手元は必要 | 手元は必要 | 手元は必要 |
| 見え方の質 | 最も良い | 良い | かなり良い | かなり良い | やや良い |
| 料金目安 (税込) |
約44,000円(3割負担) | 約44,000円(3割負担) | 約44,000円(3割負担) | 約44,000円(3割負担) | 約44,000円(3割負担) |
| 選定療養 | |||||||
|---|---|---|---|---|---|---|---|
| 眼内レンズ | パンオプ ティクス |
シナジー | ファイン ビジョン |
テクニス オデッセイ |
クラレオン ビビティ |
アクリバトリノバプロ | テクニス ピュアシー |
| レンズ外観 |  |
 |
 |
 |
 |
 |
 |
| メーカー | Alcon | Johnson & Johnson |
PhysIOL | Johnson & Johnson |
Alcon | VSY Biotechnology | Johnson & Johnson |
| レンズの 種類 |
回折型 多焦点 |
回折型 多焦点 |
回折型 多焦点 |
回折型 多焦点 |
回折型 多焦点 |
回折型 多焦点 |
焦点深度 拡張型 |
| 裸眼で 見やすい 距離 |
〔遠く〕 〔中間〕 (約60cm) 〔手元〕 (約40cm) の3カ所 |
〔遠く〕 から 〔近く〕 (約30cm) まで連続 |
〔遠く〕 〔中間〕 (約70cm) 〔手元〕 (約40cm) の3カ所 |
〔遠く〕 から 〔手元〕 (約40cm) まで |
〔遠く〕 から 〔中間〕 (約50cm) まで |
〔遠く〕 と 〔中間〕 (約80cm) から 〔手元〕 (約40cm) |
〔遠く〕 から 〔手元〕 (約50cm) まで |
| 乱視矯正 | あり | あり | あり | あり | あり | あり | あり |
| 眼鏡の 必要性 |
原則不要 | 原則不要 | 原則不要 | 原則不要 | 手元は必要な ことが多い |
原則不要 | 手元は必要な ことが多い |
| 見え方の質 | 良い | 良い | やや良い | 良い | 良い | 良い | 良い |
| 料金目安 (税込) |
260,000円~ 280,000円 (片眼) |
250,000円~ 270,000円 (片眼) |
250,000円 (片眼) |
260,000円~ 280,000円 (片眼) |
260,000円~ 280,000円 (片眼) |
260,000円~ 280,000円 (片眼) |
260,000円~ 280,000円 (片眼) |
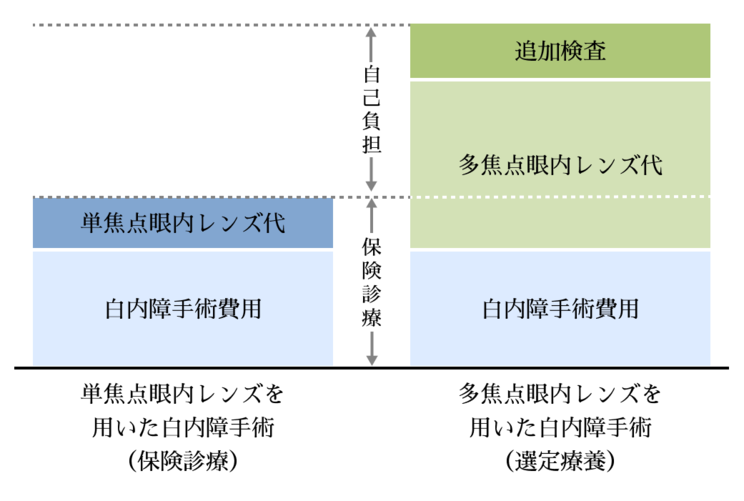
選定療養とは
選定療養は、保険診療に追加費用を加えることで、保険適用外の治療を組み合わせて受けられる制度です。
2020年4月から多焦点眼内レンズを用いた白内障手術が対象となり、当院でも選定療養での実施が可能です。
対象となるレンズは、
パンオプティクス/シナジー/ファインビジョン/テクニスオデッセイ/クラレオンビビティ/テクニスピュアシー など。
白内障手術自体は保険適用で受けられ、多焦点眼内レンズを選択する場合のみ、レンズ差額分を自己負担いただく形となります。
従来は全額自己負担だった多焦点レンズ手術の費用を軽減できる制度です。
後発白内障について
白内障手術では、濁った水晶体を取り除き、水晶体囊(たいのう)と呼ばれる袋の中に眼内レンズを挿入します。手術後しばらくして、この後囊の中央部分が濁ってくることがあり、これを「後発白内障」と呼びます。
原因は、手術で取り除けなかった水晶体の細胞が増殖し、後囊の中央に広がることで光の通り道が曇るためです。発症時期は数か月から数年後とさまざまで、再発することもあります。
主な症状
- 視界がかすむ
- 以前より視力が低下する
- 明るい場所でも白っぽくかすんで見える
- 光がまぶしく感じる(まぶしさの増加)
- 物が二重・三重に見えることがある
- 細かい文字や小さな物が見づらい
レーザー治療(YAGレーザー)の流れ
後発白内障は点眼麻酔を用い、YAGレーザーで後囊の中央に小さな穴を開け、濁った部分を取り除くことで光の通り道を確保します。切開や入院は不要で、外来で短時間(数分程度)で行えます。
治療の一般的な流れ
- 点眼による散瞳(瞳を広げる)と麻酔を行う
- 専用のレーザー装置で後囊の中央に穴を開ける
- 治療後、眼圧測定を行い、必要に応じて眼圧を下げる点眼を使用する
- 治療当日は激しい運動や入浴を控え、翌日以降に経過を確認する診察を受ける
治療後は視界が改善することが多いですが、個人差があり、眼圧の一時的な上昇や炎症などが起こることもあります。そのため、術後は定期的な診察が必要です。
よくある質問(後発白内障)
白内障手術で残した後囊に水晶体の細胞が増殖し、中央部が濁ることで発症します。手術後、数か月から数年後に起こることがあります。
点眼麻酔を行うため、多くの場合は痛みをほとんど感じません。ただし、光のまぶしさや一時的な違和感を感じることがあります。
治療直後から視界の改善を感じる方が多いですが、見え方の変化には個人差があります。炎症や眼圧上昇などの影響で一時的にかすむこともあります。